Os tumores mais frequentes têm mais visibilidade pública e, por isso, beneficiam de campanhas e rastreios que permitem detetar a doença mais cedo, com melhores resultados e maior probabilidade de cura. Já os tumores raros vivem noutra realidade: passam despercebidos, são difíceis de suspeitar e acabam por ser descobertos tarde. O cancro das vias biliares, onde se inclui o colangiocarcinoma, pertence a esse lado silencioso da oncologia. Para quem acompanha estes doentes de perto, o atraso pesa no prognóstico.
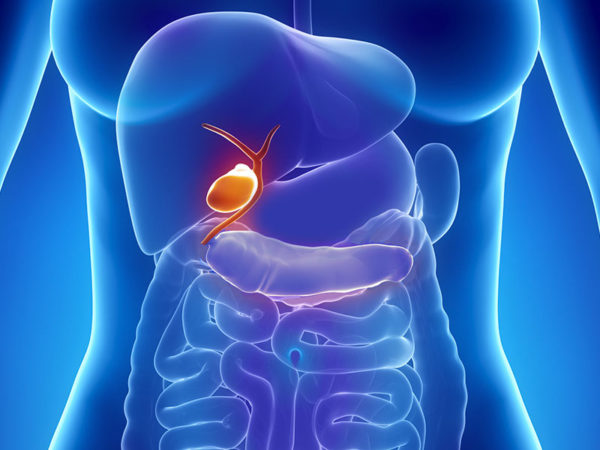
As vias biliares são os “canais” que transportam a bílis do fígado até ao intestino, passando pela vesícula biliar. A bílis ajuda a digerir gorduras e a eliminar substâncias processadas pelo fígado. O colangiocarcinoma pode nascer dentro do fígado (intra-hepático) ou fora do fígado (extra-hepático) e os sintomas variam consoante a localização: nuns casos há bloqueio da bílis, com pele e olhos amarelados (icterícia), comichão, urina escura e fezes claras; noutros, a doença evolui durante mais tempo com queixas vagas – azia, enfartamento, cansaço, falta de apetite, perda de peso ou dor abdominal – facilmente confundidas com problemas comuns.
Não existe rastreio populacional para estes tumores: são raros e não há um teste simples e fiável para aplicar a toda a população. O resultado é previsível: quando os sinais se tornam claros, muitas vezes a doença já avançou.
Em Portugal, o cancro das vias biliares representa uma pequena fração dos tumores digestivos (cerca de 2-3%), mas o impacto é desproporcional, porque muitos casos são diagnosticados tarde. As estimativas do GLOBOCAN 2022 apontam para cerca de 1.740 novos casos/ano no grupo “fígado e vias biliares intra-hepáticas” e 169 casos/ano de cancro da vesícula biliar (valores agregados). A mortalidade estimada é elevada, reforçando a relevância clínica e social do problema. Existem fatores de risco reconhecidos – como algumas doenças inflamatórias crónicas e malformações das vias biliares – mas, na maioria dos doentes, não há um “culpado” identificável. A prevenção passa por proteger o fígado ao longo da vida e garantir vigilância e referenciação atempadas nos grupos de maior risco.
O diagnóstico começa com suspeita clínica, análises e ecografia; muitas vezes é preciso completar com TAC e/ou ressonância, para mapear a extensão da doença. Em alguns casos, é necessário obter amostras e, se houver obstrução, aliviar a icterícia com uma prótese por via endoscópica. O “labirinto” nasce também do percurso no sistema: tempos de resposta, fragmentação de cuidados e necessidade de coordenação. Por isso, estes doentes beneficiam de referenciação precoce para centros experientes e discussão em equipas multidisciplinares hepatobiliopancreáticas.
No tratamento, quando a doença é operável, a cirurgia mantém intenção curativa, mas o risco de recidiva é elevado, exigindo plano completo e seguimento. Na doença avançada, o objetivo é ganhar tempo com qualidade. Durante anos, as opções eram limitadas; investigação mais recente reforça que novas opções terapêuticas disponíveis tais como a imunoterapia podem melhor o prognóstico da doença. Hoje, faz sentido ir mais longe com medicina de precisão: testes genéticos do tumor (NGS) podem identificar alterações que, em alguns doentes, abrem portas a terapias dirigidas ou ensaios clínicos – incluindo em Portugal.
Sair do labirinto exige literacia (icterícia e comichão intensa não são para “esperar”), percursos assistenciais claros e coordenação clínica. A conclusão não pode ser resignação: tem de ser compromisso para encurtar o caminho do doente e fazer chegar a inovação ao momento certo.